Для чего делают биопсию шеи
Содержание статьи
Биопсия лимфоузла на шее при онкологических заболеваниях
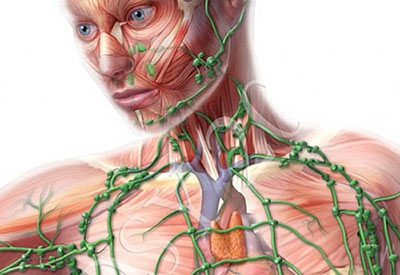
Лимфатическая система, которая состоит из лимфатических сосудов и лимфоузлов, выполняет в организме человека важные функции. В первую очередь это, конечно же, защита от разных патогенов, например, болезнетворных бактерий. В лимфатических узлах находятся иммунные клетки — T- и B-лимфоциты, макрофаги («клетки-пожиратели»).
Когда кровь проходит через мельчайшие кровеносные сосуды — капилляры — происходит фильтрация плазмы. Некоторое количество жидкой части крови поступает в окружающие ткани. Часть ее всасывается обратно в кровеносное русло, а часть поступает в сосуды.
Так формируется лимфа — прозрачная водянистая жидкость, в которой находятся иммунные клетки и некоторые вещества.
Лимфатические сосуды собираются во все более крупные и, наконец, сливаются в правый и левый грудные лимфатические протоки, которые впадают в вены. Таким образом, жидкость из лимфатической системы возвращается в кровеносное русло.
В разных частях тела на пути лимфатических сосудов находятся лимфоузлы — небольшие (0,5-20 мм) округлые или бобовидные образования. Лимфатические узлы — это часть иммунной системы организма, они играют роль механических и биологических фильтров, являются барьером для инфекционных агентов и раковых клеток.
Лимфатические узлы располагаются группами в определенных частях тела. Одни из них находятся глубоко внутри организма, например, в грудной клетке, другие — под кожей.
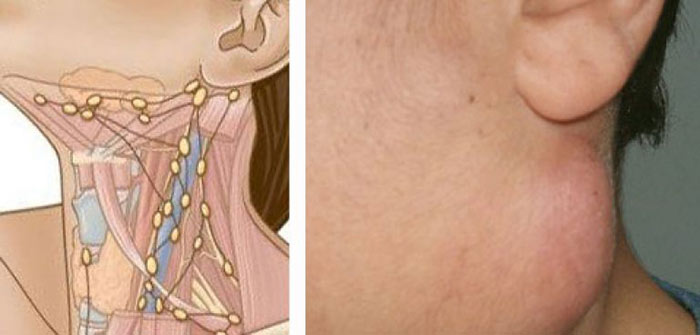
Где на шее находятся лимфатические узлы?
В области шеи выделяют несколько групп лимфатических узлов:
- подбородочные;
- поднижнечелюстные;
- предгортанные;
- яремные;
- околоушные;
- заушные;
- затылочные;
- задние шейные;
- надключичные.
Во время осмотра врач может их прощупать. Если лимфоузел увеличен — значит, в нем происходят патологические процессы. Чаще всего увеличение лимфатических узлов говорит о воспалении, гнойном процессе, инфекции, иногда — об онкологическом заболевании.
При каких видах рака увеличиваются шейные лимфатические узлы?
Некоторые злокачественные опухоли изначально развиваются в лимфатических узлах — они называются лимфомами. Выделяют лимфомы Ходжкина и неходжкинские лимфомы. Намного чаще в лимфоузлах встречаются метастазы — очаги, которые развиваются из опухолевых клеток, проникших из других органов.
Способность к метастазированию — общее свойство злокачественных опухолей, которое отличает их от доброкачественных новообразований. Некоторые раковые клетки отрываются от первичной опухоли и проникают в кровеносные или лимфатические сосуды. Они мигрируют с током лимфы и крови, затем оседают в разных частях тела и дают начало вторичным очагам. Если опухолевая клетка мигрирует по лимфатическим сосудам, в первую очередь она проникает в близлежащие (регионарные) лимфоузлы.
Какие злокачественные опухоли могут метастазировать в шейные лимфатические узлы?
В шейные лимфоузлы часто метастазируют злокачественные опухоли головы и шеи: плоскоклеточный рак верхних дыхательных путей, рак щитовидной, слюнных желез, кожи. В некоторых случаях первичная опухоль находится в другой части тела:
- рак молочной железы метастазирует в область шеи в 2,3-4,3% случаев, но это одна из самых частых причин метастазов в шейных лимфоузлах;
- рак легкого — в 1,5-32% случаев;
- рак пищевода — в 20-30% случаев;
- при раке желудка часто обнаруживается метастаз Вирхова — в лимфатических узлах левой надключичной области;
- в редких случаях имеются метастазы в шейных лимфоузлах при раке печени — гепатоцеллюлярной карциноме;
- рак почек — в 8% случаев;
- метастазы в шейных лимфоузлах при раке мочевого пузыря и яичников говорят о запущенном процессе и неблагоприятном прогнозе;
- рак шейки матки — 0,1-1,5% случаев;
- рак тела матки — 0,15% случаев;
- рак предстательной железы — примерно в 0,5% случаев;
- рак яичка — 2,6-4,5%;
- злокачественные опухоли центральной нервной системы.
Легко ли обнаружить метастазы в лимфатических узлах?
Зачастую это сложная задача. Если в лимфоузлах пока еще мало раковых клеток, то они обычно не увеличены, и больной не испытывает каких-либо симптомов. При этом для врача очень важно правильно разобраться в ситуации и установить верный диагноз, потому что, если удалена первичная опухоль, но не удалены лимфатические узлы, в которые распространились раковые клетки, в будущем произойдет рецидив.
Один из самых надежных и достоверных способов разобраться в ситуации — провести биопсию лимфоузлов. Это можно сделать разными способами:
- К тонкоигольной биопсии обычно прибегают, когда под кожей обнаружены увеличенные лимфатические узлы. Процедуру проводят под местной анестезией, она продолжается в среднем 15-30 минут. Врач вводит в увеличенный узел иглу и получает некоторое количество ткани.
- Открытая биопсия представляет собой небольшое хирургическое вмешательство, продолжается 30-54 минут, ее можно проводить под местной или общей анестезией. На коже делают разрез, и пораженный лимфатический узел удаляют целиком, либо его часть.
- В некоторых случаях показана биопсия сторожевого лимфатического узла. Если врач не знает, распространился ли рак в лимфоузлы, во время операции он вводит в опухоль радиофармпрепарат или флуоресцентный краситель. Препарат проникает в лимфатические сосуды и начинает распространяться по ним. Смотрят, в какой лимфатический узел краситель попадает в первую очередь. Этот лимфатический узел и называется сторожевым: его удаляют и отправляют на исследование в лабораторию. Если в сторожевом лимфатическом узле обнаружены раковые клетки, это означает, что, с высокой вероятностью поражены и другие регионарные лимфоузлы, и их тоже нужно удалить.
Как исследуют ткань лимфатического узла в лаборатории?
Проводят цитологическое и гистологическое исследование, смотрят, как ткань и клетки выглядят под микроскопом. Если в образце обнаружены опухолевые клетки, диагноз не оставляет сомнений.
Важно определить, из какого органа происходят опухолевые клетки, какие мутации, способствующие прогрессированию рака, в них произошли. В этом помогают молекулярно-генетические исследования. Знания о молекулярно-генетических характеристиках опухоли помогают врачу назначить оптимальное лечение.
Источник
Биопсия лимфоузла на шее при онкологических заболеваниях
Биопсия лимфоузла на шее при онкологических заболеваниях
Биопсия лимфоузла на шее: о методе, противопоказания
О лимфе
Лимфатическая система состоит из лимфоузлов и сосудов, их питающих. Она многофункциональна, но главная ее функция — защищать организм от разного рода патогенов.
Для этого в лимфоузлах существуют иммунные клетки — T-лимфоциты и B-лимфоциты.
Прохождение крови через мелкие капилляры создает эффект фильтрации плазмы. Частично кровь поступает в окружающие ткани, частично — уходит обратно в кровеносное русло. Еще одна — в сосуды. Результат — образование лимфы. Она представляет собой прозрачную водянистую жидкость, содержащую иммунные клетки.
Лимфососуды, объединяясь, попадают в грудные лимфатические протоки, правый и левый, те же, в свою очередь, впадают в вены. Получается возвращение жидкости в кровеносное русло.
Лимфоузлы, как часть иммунной системы организма, локализуются в разных частях тела. Их задача — быть фильтрами, своего рода заграждениями для инфекционных носителей и патогенных клеток.
Локализация лимфоузлов на шее
Лимфоузлы располагаются по всему телу. Сейчас нас интересует шея, где есть такие группы лимфоузлов:
- Подбородочные;
- Поднижнечелюстные;
- Предгортанные;
- Яремные;
- Околоушные;
- Заушные;
- Затылочные;
- Задние шейные;
- Надключичные.
Врачебный осмотр предполагает их ощупывание. Увеличение лимфатического узла означает некие патологические процессы, в нем происходящие. Это может быть процесс воспалительный, гнойный, возникновение инфекции, а также онкология.
О методе
Биопсия лимфоузла — это сбор биоптата для дальнейшего изучения. Процедура очень информативна, точность диагноза — свыше 90 процентов.
Проводится биопсия при подозрении на рак, туберкулез и другие заболевания. Все дело в том, что в нормальном состоянии лимфоузлы, являющиеся небольшими круглыми комочками, которые не прощупываются. Но при том же воспалении лимфоузлы становятся более плотными, увеличиваясь в размерах.
Показания
Показаний к проведению процедуры немало:
- Узел свыше 1 см;
- Болезненность;
- Воспалительный процесс без видимой причины;
- Подозрение злокачественную опухоль;
- Лимфоузел не меняется, хотя лечение проводится уже длительное время;
- Саркоидоз или лимфогранулематоз, и т.д.
Данная процедура дает понимание:
- Какова специфика протекания заболевания;
- Каков уровень заражения;
- Если у заболевшего раком пациента метастазы.
Противопоказания
Так как процедура предполагает вмешательство хирургическое, важно учесть ограничения и противопоказания к ее проведению:
- Слабая свёртываемость крови;
- Нагноения в проблемной зоне и зонах соседних;
- Сколиоз;
- Повышенная температура тела;
- Проблемы кожных заболеваний.
Онкология и увеличение шейных лимфоузлов
Часть онкозаболеваний (лимфомы) возникают и развиваются в лимфоузлах. Их классифицируют как:
- Лимфомы Ходжкина;
- Неходжкинские лимфомы.
Но чаще в лимфатические узлы проникают метастазы.
Это происходит из-за способности раковых опухолей к метастазированию. У опухолей доброкачественных такой способности нет.
Отрываясь от очага, мутированные клетки мигрируют, попадают в кровеносные и лимфатические сосуды и создают очаги вторичные. Наиболее уязвимыми становятся соседние с первичным очагом лимфоузлы.
Метастазирование в шейные лимфоузлы
Большему риску метастазирования подвергаются шейные лимфатические узлы. Именно туда проникают метастазы плоскоклеточного рака верхних дыхательных путей, рака щитовидной железы, кожи и желез слюнных.
Иногда первичный очаг локализуется в другой части тела:
- Онкология молочной железы- до 4,5% случаев;
- Онкология легких- до 32% случаев;
- Онкология пищевода- до 30% случаев;
- Онкология почек- до 8% случаев;
- Онкология яичка- до 4,5%.
Незначительные показатели метастазирования диагностированы при онкологии шейки, тела матки, предстательной железы, центральной нервной системы, печени, мочевого пузыря, яичников.
Как обнаружить метастазы в лимфоузлах
Проблема не проста, так как при наличии в лимфоузлах небольшого количества мутированных клеток, симптомов, как правило, нет. При любых подозрениях врачу необходимо поставить точный диагноз.
И здесь на помощь приходит биопсия лимфоузлов. Она проводится разными способами:
- Биопсия с введением иглы в сомнительный узел. Проводят под анестезией местной. Процедура занимает до 30 минут.
- Биопсия открытая. Это оперативная манипуляция, проводимая под анестезией, местной или общей, с удалением части или всего лимфоузла.
- Биопсия сторожевого лимфоузла. В новообразование вводят радиофармпрепарат или флуоресцентный краситель. Проникая в лимфососуды, он показывает проблемный узел, так называемый сторожевой.
После процедуры биопсии все материалы отправляют в лабораторию на предмет изучения.
Исследование выбранной ткани в лаборатории
В лаборатории под микроскопом проводят исследования, цитологическое и гистологическое. Обнаружив клетки мутированные, предварительный диагноз подтверждают.
Врачу важно понимать, какой орган стал источником заражения. Только так он может назначить оптимальную тактику лечения.
Последствия
В основном пациенты легко переносят процедуру, не наблюдается ни последствий, ни осложнений. Но все же приходится сталкиваться с симптомами, возникающими как последствия проведенной процедуры. Это могут быть:
- Чувство слабости;
- Повышение температуры;
- Болевые ощущения боли в области головы и шеи;
- Головокружение;
- Защемление нерва или его повреждение
Неприятные последствия могут быть вызваны недостаточной квалификацией врача — повреждение сосуда, проникновение бактерий.
Если Вы обнаруживаете у себя названные выше симптомы, стоит обратиться к врачу. В онкологической клинике Onco.Rehab Вы можете получить адреса наших надежных партнеров, где проводят биопсию лимфоузла, согласно мировым стандартам.
- A
- Б
- В
- Г
- Д
- Е
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Э
- Ю
- Я
Источник
Биопсия шейки матки
Некоторые патологические процессы, происходящие в шейке матки, не имеющей болевых рецепторов, проходят зачастую бессимптомно.
Отсутствие ощущаемого дискомфорта несет в себе опасность дальнейшего развития воспалений, инфекционных заболеваний, а также предракового и даже ракового состояния, обнаружить которые можно только с помощью амбулаторных методов диагностики.
Одним из таких методов является биопсия шейки матки, широко используемая в современной медицинской практике, результат которой позволяет наиболее достоверно определить характер патологии.
В чем состоит суть биопсии шейки матки
Место, где матка, сужаясь, соединяется с влагалищем, называется шейкой матки. Это наиболее уязвимый орган половой системы женщины, который подвержен различным патологическим заболеваниям. Лидером по частоте диагностики из них является эрозия шейки матки, которая при отсутствии лечения имеет склонность к перерастанию в опухолевое образование. Гистологическое исследование, заключающееся в иссечении участка пораженной ткани из шейки матки, помогает определить, носит ли патология доброкачественный либо злокачественный характер, называется биопсией (в данном случае — шейки матки).
Показания к биопсии шейки матки
При подозрении на наличие в области шейки матки той или иной патологии, обнаруженной гинекологом в результате визуального осмотра, для подтверждения диагноза назначается биопсия, позволяющая произвести анализ на клеточном уровне.
Существует ряд наиболее распространенных факторов, наличие которых предполагает такой метод исследования, как биопсия шейки матки:
- плохой или недостаточно информативный результат мазка на онкоцитологию;
- подозрительные видоизменения тканей шейки матки, обнаруженные в результате вагиноскопии;
- язва шейки матки;
- очаговое ороговение многослойного плоского эпителия (лейкоплакия);
- доброкачественные новообразования, образующиеся из эпителия шейки матки (полипы шейки матки);
- новообразования в шейке матки (кондиломы), вызванные вирусом папилломы и имеющие высокий онкогенный риск.
Биопсия шейки матки противопоказана в случае наличия в организме женщины воспалительных процессов, плохих показателей коагуляции, менструации (за исключением маточного кровотечения, когда биопсия проводится несмотря на наличие кровянистых выделений), не рекомендована она и беременным женщинам.
Биопсия матки во время беременности
Категорического запрета проведения биопсии шейки матки в период вынашивания ребенка не существует, так как в некоторых случаях промедление грозит тяжелыми осложнениями. Однако если патология не носит опасный характер и с немедленной диагностикой можно повременить до родов, её стоит отложить. Такое вмешательство в область шейки матки на сроках беременности до двенадцати недель может стать фактором, провоцирующим выкидыш, а на более поздних — вызвать преждевременные роды. Наиболее оптимальный срок проведение биопсии после родов — спустя полтора месяца после них.
Как подготовиться к биопсии шейки матки
Самыми благоприятными днями для проведения данного метода обследования являются 7-10 день после первого дня менструального цикла. Чем раньше будет проведена биопсия, тем более высока вероятность заживления ранки до начала следующего менструального цикла.
Биопсия шейки матки, как любое инвазивное вмешательство, имеет риск появления инфекционных осложнений, снизить которые поможет ряд профилактических действий. С целью минимизировать риск травматических повреждений слизистой и нарушения микрофлоры, за 2 дня до проведения биопсии следует отказаться:
- от половых актов;
- от использования тампонов, введения свеч;
- от спринцеваний;
- от курения и алкоголя.
Кроме этого, гинекологом, как правило, назначаются несколько лабораторно-диагностических исследований, включающих общий анализ крови и анализ качества её свертываемости (коагулограмма), мазки на патологическую флору и онкоцитологию, кольпоскопию, анализы на вирусные гепатиты, на венерические заболевания и ВИЧ-инфекцию.
Виды биопсии шейки матки
Современная диагностическая медицина располагает несколькими методами проведения биопсии, это такие виды, как: кольпоскопическая, конхотомная, радиоволновая, лазерная, петлевая, клиновидная, круговая биопсия и эндоцервикальный кюретаж. Они отличаются друг от друга используемым инструментарием, наличием или отсутствием наркоза, степенью дискомфорта женщины во время манипуляции, проведением в амбулаторных либо клинических условиях. Некоторые из этих методов являются не только диагностическим, но и лечебным средством в борьбе с патологией шейки матки. Выбор одного из них зависит от индивидуальных особенностей женщины, её детородного возраста и, главное, от предварительного диагноза, установленного гинекологом при осмотре.
Некоторые методы биопсии шейки матки являются довольно болезненными, поэтому забор материала, в основном, производится при местном обезболивании, также есть методы, для проведения которых используется более тяжелый «арсенал»: общий наркоз, эпидуральная анестезия.
Возможные осложнения и последствия после проведения биопсии шейки матки
В абсолютном большинстве случаев биопсия не имеет осложнений, однако при некорректном проведении данного хирургического вмешательства существует опасность возникновения таких последствий, как инфицирование открытой раны и появление кровотечения, ввиду повреждения кровеносных сосудов, которые в большом количестве располагаются в стенках шейки матки. Тревожные сигналы, при обнаружении которых следует не медлить с обращением к врачу:
- обильное кровотечение алого, либо темного цвета с кровяными сгустками;
- очередные месячные после биопсии шейки матки, продолжительность которых превышает 7 дней;
- длительные (более двух недель) мажущие кровянистые выделения;
- повышение температуры тела выше 37,5 С;
- влагалищные выделения с резким, неприятным запахом.
Нормальными явлениями после биопсии могут быть боли внизу живота в течение нескольких суток после проведения данного диагностического исследования, если они не усиливаются с каждым днем, а стихают, как должно быть в норме. Выделения из влагалища на некоторое время становятся немного более темного цвета, что также является нормой в данном случае. Менструация после биопсии должны начаться согласно цикла женщины и протекать без изменений.
Последствиями некоторых видов биопсии шейки матки (например, петлевой или круговой) могут являться коллоидные рубцы, которые в будущем затруднят как зачатие ребенка, так и вынашивание беременности. Поэтому, если в планы пациентки входит беременность, об этом необходимо обязательно сообщить лечащему врачу, который сможет подобрать наиболее оптимальный вариант биопсии, не нарушающий детородную функцию женщины.
После проведения биопсии шейки матки женщинам категорически запрещено заниматься сексом до полного заживления раневой поверхности, так как половой акт несет в себе опасность занесения через пенис инфекций и возбудителей грибка. В среднем через две недели после осмотра врача, который убедится в том, что рана затянулась, половую жизнь можно будет возобновить. Превентивной мерой, уменьшающей риск появления кровотечений, является также отказ от посещения саун и бань. С осторожностью нужно принимать аспирин, который разжижает кровь. После биопсии стоит воздержаться от использования тампонов и вагинальных свеч, ношения узкого синтетического белья, тяжелых физических нагрузок и поднятия тяжелых предметов.
Для того, чтобы обезопасить себя от тяжелых заболеваний, включая онкологические, следует минимум раз в полгода проходить осмотр у гинеколога, который при подозрении на наличие в области шейки матки той или иной патологии сможет своевременно назначить дополнительные обследования и рекомендовать соответствующее диагнозу лечение, сохранив здоровье и жизнь пациентке.
Источник